Pulmonales Barotrauma (PBT) – aus dem Erfahrungsschatz des Hyperbare Medical Centers Sharm el Sheikh
Das Hyperbare Medical Center in Sharm el Sheikh hat über die Jahre Hunderte von Tauchunfällen behandelt; ein Pulmonales Barotrauma wird jedoch im Vergleich zu einer Dekompressionserkrankung oder anderen druckbedingten Verletzungen wie dem Barotrauma des Ohres weiterhin selten diagnostiziert. Ein Grund dafür ist, dass das PBT oft asymptomatisch auftritt oder als verschleiertes Krankheitsbild oder wegen des Verdachts auf eine aggressivere Erkrankung, welche die wirkliche Ursache verbirgt, undiagnostiziert bleibt. In manchen Fällen kann der Arzt ein mögliches PBT nicht feststellen, da die dafür notwendige diagnostische Logistik nicht vorhanden ist oder aufgrund der Schwere der Symptome keine Zeit für weitere Tests bleibt.
Es ist wahrscheinlicher, dass ein PBT während des Auftauchens verursacht wird als während des Abtauchens (Lungenunterdrucktrauma), was als Blaukommen (lung-squeeze) bezeichnet wird und unter Apnoetauchern sehr bekannt ist. In diesem Artikel wird das bei Gerätetauchern beim Auftauchen (Lungenüberdrucktrauma) entstehende PBT behandelt.
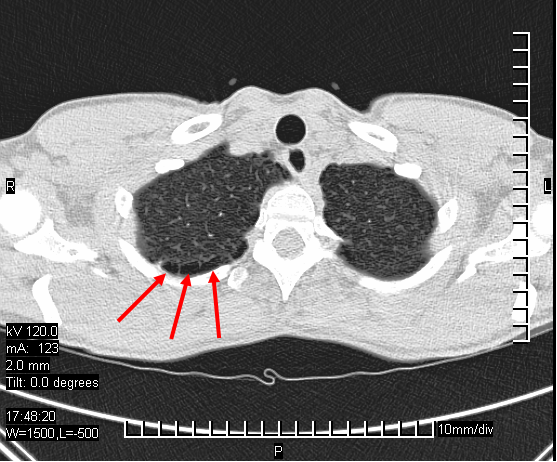
Bullae in der Lunge
Schauen wir uns noch einmal die Definition vom PBT an, das auch Lungenüberdehnungsverletzung oder Lungenüberblähung genannt wird. Dies entsteht, wenn sich das in der Lunge befindliche Luftvolumen beim Aufstieg, bedingt durch den abfallenden Umgebungsdruck, nicht ausdehnen kann bzw. nicht abgeatmet wird. Durch den dadurch entstehenden Überdruck kann es zu Verletzungen des Lungengewebes bis zum Einriss führen. Wenn man sich Boyle's Gesetz anschaut, versteht man die Mechanismen dieser Verletzung. So tritt sie wahrscheinlich auf, wenn Taucher nach einem Tieftauchgang die Luft anhalten oder eine Erkrankung wie eine obstruktive Lungenerkrankung verhindert, dass die Atemgase abgeatmet werden (air trapping), wenn eine Schwachstelle der Lunge reißt (Bulla) oder bei Vorliegen einer Lungenvernarbung.
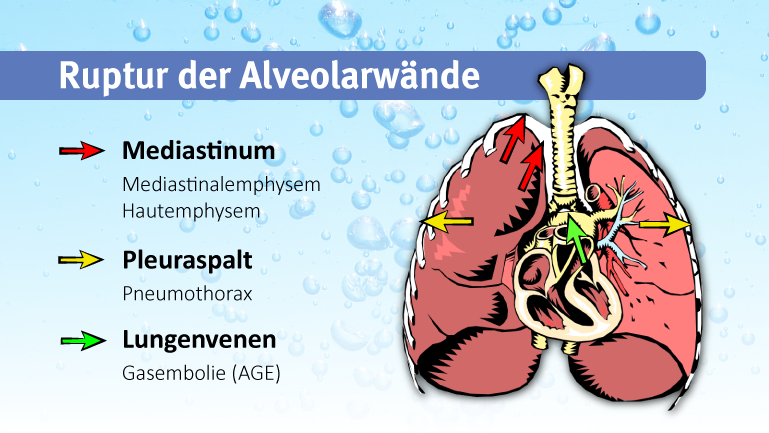
Ein Austreten von Luft kann sich auf unterschiedliche Weisen manifestieren, je nachdem, wo sich der Lungenriss anatomisch befindet. Ein Austreten von Luft in den Brustkorb wird als Pneumothorax bezeichnet. Wenn die Luft in den Herzbeutel oder in den das Herz umgebenden Raum (Mediastinum) entweicht, kann es zu einem sogenannten Pneumoperikard oder Mediastinalemphysem kommen. Wandert die Luft unter die Haut entsteht ein Hautemphysem (meist im Schulter-/Halsbereich). Tritt die Luft in Blutgefäße über spricht man von einer Gasembolie.
Verletzungen oder Erkrankungen, die das Abatmen von Luft aus der Lunge verhindern, stellen also ein gravierendes Gesundheitsrisiko für Taucher dar. Darunter fallen der spontane Pneumothorax, florides Asthma, kavitierende Läsionen und Emphyseme oder die chronisch obstruktive Lungenerkrankung. Es gibt Berichte über pulmonale Barotraumata als Folge von Notaufstiegen im Rahmen von Fluchttrainings für U-Boot-Besatzungen.
PBT bei Aufstiegen tritt eher bei Freizeittauchern auf, die bereits eine Lungenvorerkrankung haben. Dabei macht es keinen Unterschied, ob diese obstruktiv, neoplastisch (durch Tumore bedingt), entzündlich oder angeboren ist. In unserem Zentrum sind auch Fälle vorgekommen, die durch Anstrengung unter Wasser hervorgerufen wurden, wie die Arbeit an Bojenleinen oder das Bergen schwerer Gegenstände. Das PBT ist von einem Lungenödem, welches durch einen anderen Mechanismus entsteht, zu unterscheiden. So entsteht ein Lungenödem bspw. durch längeren Aufenthalt im Wasser oder Anstrengung (schwimminduziertes pulmonales Ödem – SIPE); dabei tritt Flüssigkeit aus dem Lungengewebe in die Alveolen der Lunge und der Gasaustausch wird verhindert, was Atemnot und blutigen Auswurf zur Folge hat.
Fallbeispiel
Wir haben einen Fall ausgewählt, bei dem die Schwierigkeiten der Differentialdiagnostik deutlich aufgezeigt werden können. Der Patient hatte eine ungewöhnliche Krankheitsgeschichte und zwei gleichzeitig existierende Krankheiten, die zu einer Gasembolie führen können.
Krankheitsgeschichte
Ein 33-jähriger, männlicher Tauchausbilder mit 600 Tauchgängen Erfahrung stellte sich 2013 in unserer Einrichtung vor. Nach einem 45-minütigen Tauchgang auf 27,4 m mit Druckluft im Roten Meer litt er unter akuter Paraparese (Lähmungserscheinung der Beine) und Bewusstseinsstörung. Er wurde unter Gabe von Sauerstoff vom Such- und Rettungsdienst in das Zentrum gebracht. Der Tauchgang war unauffällig ohne einen klaren auslösenden Faktor oder Profilfehler, es gab keine Druckausgleichsprobleme, kein Husten oder Anstrengung, keinen Notaufstieg oder starke Strömung und der Sicherheitsstopp wurde korrekt ausgeführt.
Untersuchungsbefund
Blutdruck 140/90 mmHg, Puls 114/Min., SpO2 93% Raumtemperatur, RR 22/Min., blass. Der Patient klagte über retrosternale (hinter dem Brustbein befindliche) Schmerzen und zeigte deutliche Schwierigkeiten bei der Einatmung mit rasselndem Atemgeräusch.
Neurologische Symptome des Patienten waren Schläfrigkeit mit gleichzeitiger Reizbarkeit, verminderte Hautsensibilität ab Brusthöhe und eine ernsthafte Paraparese, die im rechten Unterschenkel ausgeprägter war als links, fehlende oberflächliche abdominale Reflexe, Hyperflexie in Knie und Knöchel, positiver Babinski-Reflex mit Muskelspasmen, Stuhl- und Harnretention.
Die Vorgeschichte war insofern interessant, als dass der Patient bereits im selben Jahr einen Zwischenfall auf einer Tauchsafari gehabt hatte. An einem Morgen hatte er einen einzigen, etwa 50-minütigen Tauchgang mit Druckluft auf 35 Metern absolviert. Es war ein weitestgehend flacher Tauchgang ohne Dekostops. Nach 15 Minuten und beim Aufstieg auf 2 Metern fühlte er sich seltsam und verspürte beim Einstieg ins Boot Druck in der Brust. Nach ein paar Sekunden wurde ihm schwindlig und er fühlte sich schwach. Es folgte Sauerstoffgabe, wodurch sich die Symptome allmählich legten. Bis zum Ende der Safari tauchte er nicht mehr. Zurück in seinem Heimatland ließ er ein PFO-Screening durchführen. Der Befund war positiv mit einem kleinen PFO mit einem Shunt Grad I. Nach Absprache mit einem Tauchmediziner wurde er wieder als tauchtauglich befunden und der Zwischenfall wurde dem PFO zugeschrieben.
Zurück zum eigentlichen Fall: In unserem Zentrum wurde beim Patienten eine Gasembolie diagnostiziert und es folgte eine Rekompression nach US Navy Treatment Table 6, die über die nächsten 2 Tage wiederholt wurde; später folgten noch HBO-Behandlungen. Er wurde zur medizinischen Überwachung, Anlage eines Harnblasenkatheters und Physiotherapie ins Krankenhaus eingewiesen.
Bei der Suche nach der Ursache wurde auf einem Röntgenbild der Lunge ein etwa 5 cm großer Hohlraum im linken oberen Lungenlappen festgestellt, der am ehesten einem Lungenabszess entsprach. Das Blutbild war unauffällig, MRT des Gehirns und der Wirbelsäule erfolgte, zeigte jedoch keine Abnormalitäten (ein weiteres CT/MRT wäre hilfreich gewesen).
Da eine umfangreiche Untersuchung und Therapie in Sharm el Sheikh nicht möglich war, konnte das Abszess nicht behandelt werden.
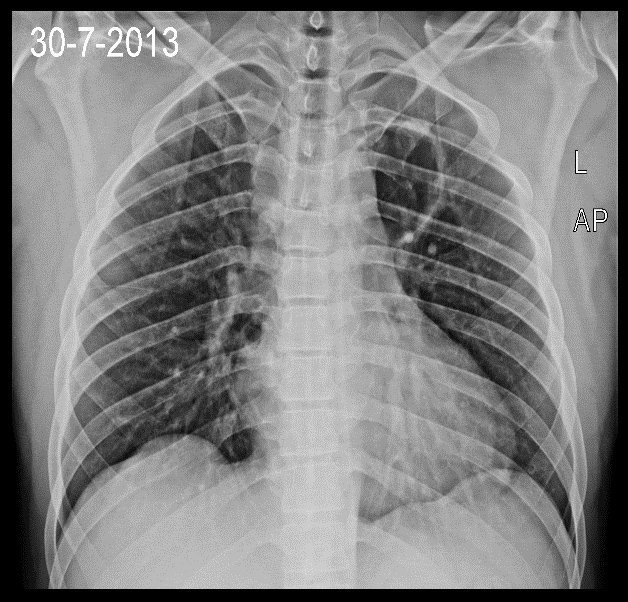
Runder Hohlraum im linken oberen Lungenlappen.
Es erfolgte eine Analyse des Auswurfs, die positiv für das grammnegative Bakterium Klebsiella war.
Ausgang
Die Genesung des Patienten schritt nur langsam voran und war nicht vollständig; es verblieb eine anhaltende Schwäche in den Beinen und im Fuß, Gehen war nur mithilfe von Krücken mit einer leichten Verringerung der Sinneswahrnehmung des Fußrückens auf beiden Seiten möglich, Kontrolle über den Schließmuskel wurde wiedererlangt. Weitere Behandlungen erfolgten nach seiner Rückkehr in die Heimat.
Ergebnis
Nach Fallanalyse dieses Tauchunfalls mit ausgeprägter neurologischer Symptomatik nach Gasembolie kann abschließend nicht mit Sicherheit behauptet werden, ob das PFO (shunt- bedingt), der Lungenabszess (PBT-bedingt) oder beides zusammen ursächlich für die arterielle Gasembolie war. Es ist anzunehmen, dass die zwei Vorfälle nach dem Tauchen mit einer embolischen Läsion in Verbindung standen und der Lungenabszess möglicherweise bereits beim ersten Vorfall vorhanden war.
Es ist anzunehmen, dass die zwei Vorfälle nach dem Tauchen mit einer embolischen Läsion in Verbindung standen und der Lungenabszess möglicherweise bereits beim ersten Vorfall vorhanden war.
Lungenläsionen (abgekapselte Entzündungen) sind in tropischen und subtropischen Ländern nicht ungewöhnlich; in Ägypten sehen wir Fälle von Tuberkulose und Lungenabszessen durch Amöben, was nicht verwunderlich ist, denn die Infektion mit dem Parasiten Entamoeba histolytica ist in Touristengebieten und anderen Gebieten im Nildelta bekannt. Tauchausbilder und Taucher besuchen oft tropische und subtropische Länder mit dementsprechender Infektionsgefahr.
Die Behandlung solcher Fälle erfordert mehrere Interventionsansätze, Rekompressionstherapie und Intensivpflege, eine pneumologische Versorgung sowie psychologische Unterstützung, was besonders in entlegenen Gebieten durch den eingeschränkten Zugriff auf qualifizierte Labore und Fachärzte eine Herausforderung darstellt. Rekompressionstherapie ist nur bei einer durch das PBT verursachten Gasembolie indiziert, wohingegen die Behandlung der Ursache der Grunderkrankung entsprechen muss, wenn der Zustand des Patienten einen zusätzlichen medizinischen Eingriff zulässt.
Die schnelle Behandlung von assoziierten neurologischen Komplikationen sollte also eine Priorität bei der Behandlung der Ursache bleiben. Eine fulminante Verschlechterung der neurologischen Symptomatik und des Gesundheitszustandes des Tauchers zwingt den Taucherarzt manchmal eine zeitnahe Rekompression durchzuführen mit nur wenig Zeit für eine ad hoc Diagnostik, die dann als Ursachenforschung zu einem späteren Zeitpunkt durchgeführt werden muss.